الهه جعفرزاده: اکثر ما در اطراف خود حداقل یک یک فرد مبتلا نشده به کووید یا اصطلاحاً «نُووید» را سراغ داریم؛ کسی که به طرز عجیبی در برابر تمام سویههای کرونا ایمن بوده و به نحوی از دست این ویروس، قِسِر در رفته است! اما صرفنظر از رعایت پروتکلها و رفتارهای محتاطانه در طول پاندمی، آیا راز مصونیت این افراد را میتوان در ژنهای آنها یافت؟ و آیا پاسخ به این معمّا میتواند راهحل تازهای برای مبارزه با عفونت ویروسی باشد؟
در روزهای نخستِ همهگیری، یک اجتماع کوچک از دانشمندان از سرتاسر جهان، کنسرسیومی بینالمللی به نام *COVID Human Genetic Effort راهاندازی کردند که هدف آن یافتن یک توجیه ژنتیکی در رابطه با این مورد است که «چرا برخی افراد در سطوح شدید و خطرناک به کووید مبتلا میشوند، در حالی که برخی دیگر به طور خفیف به این بیماری دچار شده و به راحتی بهبود مییابند».
*COVID Human Genetic Effort: یک کنسرسیوم بینالمللی است که هدف آن کشف پایههای ژنتیکی و ایمونولوژیک انسان در اشکال مختلف بالینی عفونت کووید (SARS-CoV-2) است. این کنسرسیوم حدود 50 مرکز توالییابی در سراسر جهان دارد، از لهستان گرفته تا برزیل و ایتالیا.

پس از مدتی، این گروه متوجه شد که برخی از افراد بهرغم تماسهای مکرر با اشیا و اشخاص ناقل، اصلاً آلوده نمیشوند. جالبترین یافتهها مربوط به اطرافیانِ نزدیک و اعضای خانوادهی بیماران کرونایی بود که شخص بیمار به واسطه شدت بیماری، حتی سابقهی بستری در بخش مراقبتهای ویژه را داشت اما دریغ از اینکه یکنفر از اطرافیانش با وجود تماس نزدیک با وی دچار بیماری شوند!
آندراس اسپان، میکروبیولوژیست بالینی در دانشگاه راکفلر در نیویورک، میگوید: «ما گزارشات اینچنینی متعددی دریافت کردیم؛ برای نمونه، زوجهایی بودند که با وجود مراقبت از همسرشان در طول بیماری و تماسهای نزدیک، حتی بدون دستکش و ماسک، به هیچعنوان به بیماری مبتلا نشدهاند».

اسپان پروژهای را برای بررسی ایمنی این افراد در برابر کووید طرحریزی کرد؛ این پروژه به یک جامعه آماری نسبی از اینگونه افراد نیاز داشت. بنابراین این تیم مقالهای در Nature Immunology منتشر کردند که در آن، ضمن تشریح تلاشهایشان در زمینهی مقابله با بیماریها، فراخوان خود برای تشکیل جامعه نمونه از افراد مصون در برابر کووید را اعلام کردند.
اسپان میگوید که استقبال از این طرح بسیار زیاد بود. او گفت: «ما به معنای واقعی کلمه هزاران ایمیل دریافت کردیم. حجم بالایی از کاربرها اعلام آمادگی کرده بودند، همین مسئله ما را مجبور کرد تا یک نظرسنجی غربالگری آنلاین چندزبانه طراحی کنیم تا روند کار راحتتر شود».
این تیم از جانب 15000 نفر از سراسر جهان، پاسخ مثبت برای داوطلب شدن دریافت کرد. پس از پایان فرایند ثبت نام، لیست کاملی از ژنهای مختلف در اختیار محققان قرار میگیرد، آنها موارد را یکییکی بررسی میکنند و تأثیر هر ژن را بر روی دفاع در برابر کووید در مدلهای سلولی آزمایش میکنند.
منظور از «مقاومت ذاتی» در برابر عفونت چیست؟
این نظریه که افراد ممکن است مصونیت پیشفرض و ژنتیکی داشته باشند، طبق سوابق ثبتشده در علم پزشکی، صادق است و باید گفت چنین چیزی ممکن است. جهشهای ژنتیکیای وجود دارد که ایمنی طبیعی را در برابر ویروس اچآیوی، نوروویروس و حتی مالاریا ایجاد میکند. اما با قدمت طولانیای که رشته ایمونولوژی (ایمنیشناسی) در طول تاریخ علم پزشکی دارد، مفهوم مقاومت ذاتی در برابر عفونتها، مفهومی نسبتاً جدید و مبهم است و تعداد کمی از دانشمندان به تحقیق در این زمینه علاقه نشان دادهاند.
دونالد وین، دانشیار دپارتمان پزشکی در دانشگاه مک گیل در کانادا، میگوید: «اگر بتوان فهمید که چرا یک فرد به راحتی آلوده به ویروس نمیشود، پس حتماً دستیابی به اینکه چگونه از ابتلا به ویروسها جلوگیری کنیم هم ممکن خواهد بود!»
اما واقعیت این است که یافتن افرادی با مصونیت بالا و طبیعی، یک کار دشوار است. در حالی که شمار بسیاری برای این امر داوطلب شدهاند، تنها یک اقلیت کوچک با معیارهای محدودی که حتماً با ویروس مواجه شده باشند و در عین حال هیچگونه آنتیبادی علیه آن نداشته باشند (که نشاندهنده عفونت است) مطابقت دارد.
قابلقبولترین گزینهها برای پذیرش در این تحقیق، کسانی هستند که از همه لحاظ در معرض خطر ابتلا به کووید بوده باشند، اما به آن دچار نشده باشند؛ مثلاً کادر درمان که دائماً در برخورد با بیماران بخش کووید هستند، یا کسانی که با افراد بیمار در یک محیط بودهاند یا حتی همسرانی که در یک تختخواب مشترک با بیمار خوابیدهاند.
واکسیناسیون و اومیکرون؛ دو مانع جدی در روند این تحقیقات
زمانی که این تیم تحقیقات خود را برای جستجوی گزینههای مناسب شروع کرد، برنامه واکسیناسیون انبوه نیز آغاز شده بود. طبق گفتهی این تیم، افراد واکسینهشده، گزینههای مطلوبی برای این مطالعه نبودند. بنابراین طی این روند، از هزاران نفری که اعلام آمادگی کرده بودند، حدود 800 تا 1000 نفر رد صلاحیت شدند.
به تدریج، واریانت خطرناک اومیکرون در جهان ظهور پیدا کرد. وین در این باره میگوید: «اگر بخواهم صادق باشم، باید بگویم اومیکرون واقعاً این پروژه را خراب کرد!»

پس از ظهور این زیرسویه، به طور چشمگیری تعداد داوطلبها کاهش پیدا کرد. اما دکتر اسپان، دخالت و ساختارشکنیِ اومیکرون را با دید مثبتتری میبیند و میگوید: شمارِ داوطلبانی که حتی از این موج خطرناک ویروس هم جان سالم به در بردند و مبتلا نشدند، از وجودِ مفهوم مقاومت ذاتی حمایت میکند.
از طرفی کلیونا اوفارلی، یکی دیگر از اعضای گروه در ایرلند، با سمت استاد ایمونولوژی تطبیقی در کالج ترینیتی دوبلین، مشغول آزمایش روی کادر درمان و کارمندان بیمارستانی در دوبلین شد که بیشتر با بخش کووید در تماس بودهاند. مشخص شد نیمی از افرادی که دیانای آنها برای تعیین توالی مورد بررسی قرار گرفته بود، آلوده به سویه اومیکرون هستند و از تحقیق حذف شدند. بنابراین آگهی یک بار دیگر تمدید شد و این بار بیش از 16000 نفر که ادعا میکردند هرگز مبتلا به کرونا نشدهاند، اعلام داوطلبی کردند.
به گفته محققان این پژوهش: یک اقلیت دویست نفری با ایمنی ذاتیِ صد درصد، برای اثبات این فرضیه کفایت میکند، اما مراحل آزمایش و بررسی باید روی تعداد بسیاری از افراد اعمال شود تا به جمعیت موردنظر برسیم.
وجود ژنی با خاصیت «ایجاد مصونیت» بعید است
کارشناسان معقدند «بعید است که ژنی وجود داشته باشد که مصونیت ایجاد کند، بلکه مجموعهای از تغییرات ژنتیکی در کنار هم این اتفاق را رقم میزنند». طبق برخی آزمایشات، احتمال وجود مقاومت ژنتیکیِ طبیعی بسیار نادر خواهد بود. با این حال، اگر پژوهشگران ژنهای محافظ را بیابند، همین مسئله میتواند به رشد و پیشرفت روشهای درمانی در آینده کمک کند. دلیل خوبی هم برای این موضوع وجود دارد:
متخصصان در دهه ۱۹۹۰ یک جهشی ژنتیکی را کشف کردند که ورود بیشتر گونههای ویروس اچآیوی به سلولهای انسانی را ناممکن میکرد و باعث میشد که افراد خاصی در برابر ابتلا به این بیماری مقاوم باشند. مشخص شد که برخی از این افراد، حامل یک جهش ژنتیکی هستند که یک نسخه بههمریخته از پروتئینی به نام «گیرندهی CCR5» را تولید میکند؛ یکی از پروتئینهایی که ویروس اچآیوی برای ورود به سلول و ساختن یک نسخه کپی از خود، استفاده میکند. دارا بودن این جهش به این معنی است که ویروس HIV نمیتواند به سلولها بچسبد و مقاومت طبیعی ایجاد کند.
نتیجهی این مطالعه، تولید ماراویروک (Maraviroc) بود؛ یک داروی ضد رتروویروسی* که برای درمان عفونت استفاده میشود و همچنین امیدوارکنندهترین درمان برای HIV به شمار میآید.
*رتروویروس: نوعی ویروس است که یک کپی از ژنوم RNA خود را وارد DNA سلول میزبانی میکند که به آن حمله میکند. رتروویروس، ژنوم سلول را تغییر میدهد.
ژنتیک به تنهایی ایمنی ذاتی ایجاد نمیکند
پس از کارآزماییهای بسیار، محققان به این نتیجه رسیدند که ممکن است ژنتیک، به تنهایی عامل مصونیت در برابر تمام عوامل ابتلا به عفونت مقاومت نباشد و در برخی، دلیل مصون ماندن از عفونت، سیستم ایمنی قوی آنها باشد.
آیا از وجود یک سلاح مخفی در خون اطلاع دارید؟
در طول موج اول همهگیری، مالا ماینی، استاد ایمونولوژی ویروسی در دانشگاه کالج لندن، به همراه یک تیم تحقیقاتی نمونههای خونی را که سالها پیش از همهگیری ویروس کرونا جمعآوری کرده بودند را بررسی کردند، سلولهایی یافتند که به طور مشخص برای تشخیص پروتئینهای سطح ویروس کرونا ساخته شدهاند. تیم ماینی این سلولهای کشفشده را به یک «سلاح مخفی» در خون تشبیه میکند. از این سلولها با عنوان سلولهای T حافظه یاد میشود؛ سلولهای ایمنیای که دومین خط دفاعی را در برابر یک مهاجم خارجی (یا همان ویروس) تشکیل میدهند.

وظیفه اصلی این "سلول تی" یا "لنفوسیت تی"، کشف و نابودی عوامل بیماریزا و سلولهای آلوده است. در این راه نیز از پروتئینهایی استفاده میکند که در سطح سلول وجود دارد و با پروتئینهای سطح این عوامل خارجی پیوند میخورند.
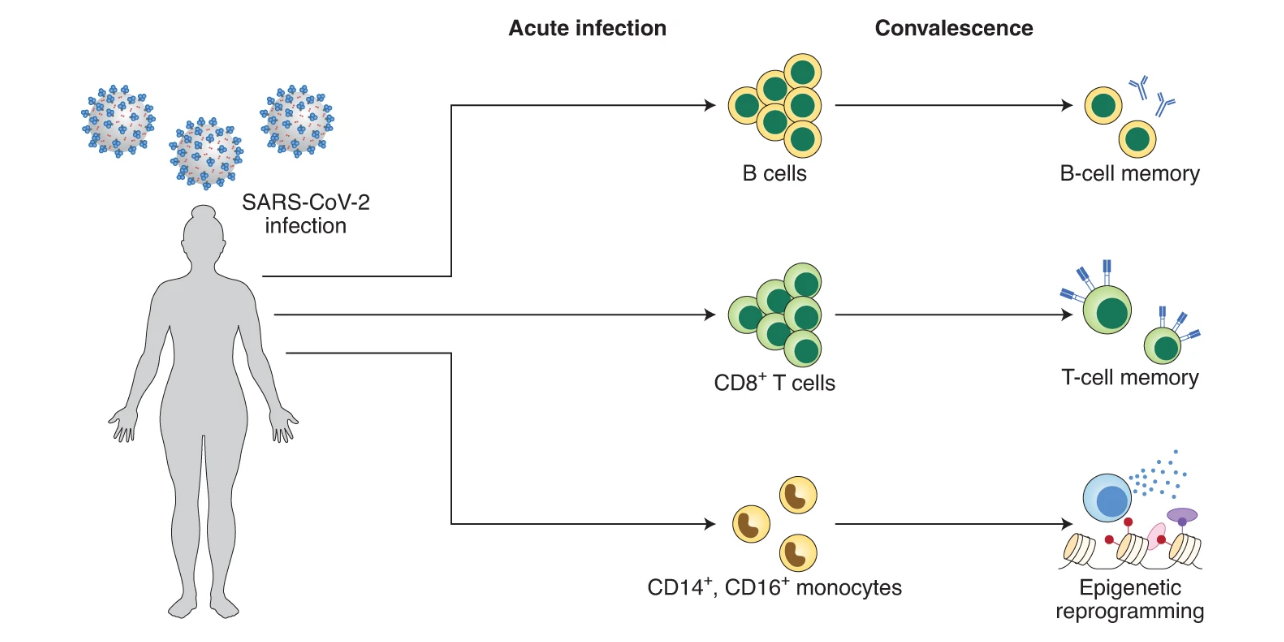
این تیم در مقالهی منتشرشدهای در مجله Nature در نوامبر 2021، این فرضیه را عنوان کرد که این سلولها که از همنشینی قبلی با سایر ویروسها (مانند سلولهایی که باعث سرماخوردگی میشوند)، میتوانند محافظت متقاطعی در برابر ویروس کرونا (یا SARS-CoV-2) ایجاد کنند.
مطالعات دیگر نیز، در تأیید این نظریه، میگویند سلولهای تی وجود دارند و ممکن است همین موضوع پاسخی برای این پرسش باشد که چرا برخی افراد مبتلا به بیماری عفونی کرونا نمیشوند.
سلولهای تی در حافظه بلندمدتِ سیستم ایمنی بدن تأثیرگذارند
از آنجایی که سلولهای تی تا سالیان مدیدی پس از عفونت در خون باقی میمانند، در حافظه بلندمدتِ دستگاه ایمنی بدن نیز نقش ایفا میکنند. چند پژوهش مختلف نشان داده است که اشخاصی که به کووید-19 مبتلا میشوند، در خون خود این سلولها را دارند، حتی اگر علائم خاصی هم نداشته باشند. بررسیها نشان میدهد که سلول تی در خون ۴۰ تا ۶۰ درصد افرادی که تا به حال گرفتار ویروس کرونا نشدهاند، وجود دارد.
البته این گروه تحقیقاتی یک هشدار مهم دادند: وجود این سلولهای محافظ بدان معنا نیست که شما با تکیه بر این اصل که حامل سلولهای تی هستید، واکسن را نادیده بگیرید و از تزریق آن اجتناب کنید.
پروفسور ماینی اکنون با همکاری محققان دانشگاه آکسفورد، روی واکسنی کار میکند که این سلولهای تی را به طور خاص در غشای مخاطی سیستم تنفسی القا میکند و میتواند محافظت گستردهای در برابر ویروس کووید و انواع زیرسویههای آن ایجاد کند. چنین واکسنی میتواند به خوبی عفونت ناشی از کووید را کنترل کند، زیرا در حالی که پروتئین اسپایک (همان بخش در سلول که هدفِ واکسن است) در معرض جهش و تغییر است، سلولهای تی بخشهایی از ویروس را هدف قرار میدهند که در تمام انسانها بسیار مشابه هستند. یک واکسن مخاطی میتواند این سلولهای تی را در بینی و گلو، یعنی نقطه صفر عفونت، آماده کرده و عفونت کووید را در نطفه خفه کند!
ماینی میگوید: «ما کاملاً خوشبین هستیم که نتایج تحقیقات در این زمینه، میتواند محافظت بهتری در برابر سویههای مختلف و حتی محافظتی در برابر انتقال ویروس میان انسان و حیوان ارائه کند».
متخصصان همچنان میکوشند جهشهایی را بیابند که ممکن است خطر ابتلا به کووید مزمن و سایر پیامدهای ابتلا به کرونا را در افراد تغییر دهد؛ هرچند که هیچکدام از این جستوجوها آسان نخواهد بود. بنابراین، دانشمندانی که روی این پژوهش مطالعه میکنند، میگویند محافظت از سیستم ایمنی بدن بسیار مطمئنتر از اعتماد بر ژنی است که شاید در بدو تولد به ارث برده باشیم [و شاید نه]؛ مخصوصا حالا که به نظر میرسد ویروس کرونا از این پس دیگر همواره با ما خواهد بود.
اگر اینطور باشد، اسپان و تیمش باید این احتمال را بدهند که مقاومت ژنتیکی در برابر ویروس کووید یک رویا باشد! طبق نتایج حاصل از تحقیقاتِ انجامشده، بعید به نظر میرسد اکثر کسانی که به کووید مبتلا نشدهاند، از نظر ژنتیکی مقاوم باشند، حتی اگر یک محافظت نسبی داشته باشند؛ این موضوع بدین معناست که هیچ تضمینی وجود ندارد که این افراد هرگز آلوده به ویروس نشوند.
تحقیقات در این زمینه همچنان ادامه دارد.
منبع: wired
4747





نظر شما